Dijabetes tip 1 liječi se isključivo inzulinom. Dijabetes tip 2 se u početku liječi dijetom i tjelovježbom, a kasnije se u terapiju uvode oralni hipoglikemizantni lijekovi (OHL) i/ili inzulin.
Oralni hipoglikemizantni lijekovi (OHL)
Ima mnogo različitih lijekova koji se mogu koristiti za liječenje dijabetesa tipa 2. Mnogi različiti izrazi koriste se da bi što točnije opisali te lijekove. Među tim izrazima su antidijabetski lijekovi, oralni hipoglikemizantni lijekovi (OHL), oralni hipoglikemici i oralni hipoglikemizantni agensi. Svi ti izrazi znače istu stvar, zato ne dajte se zbuniti! Mi ćemo koristiti izraz OHL, jer je najkraći!
Što je OHL?
Nekoliko je različitih skupina OHL. Imena nekih od njih komplicirana su, ali svako opisuje lijek ili skupinu lijekova koja snižava razinu glukoze u krvi na način jedinstven za cijelu skupinu. Glavne skupine OHL su pripravci sulfonilureje (SU), bigvanidi, glitazoni, inhibitori alfa-glukozidaze i regulatori glikemije uz obroke.
Kako OHL djeluje?
Svaka skupina OHA djeluje na nešto drukčiji način. Jedino je zajedničko svim skupinama da na neki način nadoknađuju tjelesnu nemogućnost proizvodnje i iskorištavanja inzulina. Neki potiču gušteraču na proizvodnju više inzulina, neki smanjuju količinu glukoze koju jetra proizvodi, neki povećavaju osjetljivost tjelesnih tkiva na inzulin, a neki usporavaju apsorpciju glukoze u probavnom traktu. Ako ih uzimate previše, mnogi od njih mogu odvesti u hipoglikemiju.
Pripravci sulfonilureje - kako djeluju
Toj skupini pripadaju sljedeći lijekovi: glibenklamid, gliklazid, glipizid, glimepirid i tolbutamid. Ti lijekovi različito se zovu u različitim zemljama, a liječnik će vam reći da li vaša terapija uključuje sulfonilureju. Svi lijekovi iz te skupine potiču gušteraču na izlučivanje više inzulina nego obično. Tako mogu djelovati u slučaju dijabetesa tipa 2 zato što, iako gušterača prirodno ne luči dovoljno inzulina, i dalje je u funkciji i može biti potaknuta da poveća lučenje inzulina.
Pripravci sulfonilureje - nuspojave
S obzirom da SU potiču lučenje inzulina, postoji rizik od hipoglikemije ako ne jedete dovoljno u pravo vrijeme. Često i pravilno uzimanje obroka pomoći će vam da to izbjegnete. Počnite s uzimanjem tri obroka i tri užine dnevno. Ipak, uzimanjem bilo kojega lijeka koji povećava razinu inzulina lakše ćete dobiti na težini. S povećanjem težine teže je nadzirati šećer u krvi i zato je jako važno paziti na težinu. Ostale su nuspojave SU rijetke i, kada se ipak dogode, blage. Neki ljudi mogu iskusiti blagu nelagodu u trbuhu ili glavobolju.
Bigvanidi - kako djeluju
Jedini je bigvanid koji se trenutno primjenjuje metformin. Zaštićena tvornička imena tog lijeka različita su u svakoj zemlji. Ima drukčiji način djelovanja od pripravaka sulfonilureje. Metformin smanjuje proizvodnju glukoze u jetri i pomaže glukozi da dođe u mišiće gdje je potrebna. Ne pomaže u proizvodnji više inzulina i učinkovit je samo u ljudi u kojih gušterača još može izlučivati inzulin.
Bigvanidi - nuspojave
Najuobičajenija nuspojava primjene metformina vezana je uz probavni sustav. Može doći do mučnine i povraćanja te promjene stolice ako se uzimaju velike doze. S obzirom da metformin ne povećava proizvodnju inzulina, hipoglikemija nije uobičajena kada se metformin koristi sam. Metformin ne povećava tjelesnu proizvodnju inzulina i zato ne povećava tjelesnu težinu. Zbog toga je metformin dobar izbor za pretile osobe.
Glitazoni - kako djeluju
Nedavno predstavljena skupina lijekova su glitazoni (tijazolidindioni ili inzulinski "senzitizeri"). To su troglitazon, pioglitazon i roziglitazon. Ti lijekovi povećavaju osjetljivost tjelesnih stanica na djelovanje inzulina. Također smanjuju proizvodnju glukoze u jetri. Glitazoni mogu se primjenjivati sami, ali se često kombiniraju sa regulatorima glikemije uz obroke, SU ili inzulinom zbog boljega djelovanja. Oni ne potiču lučenje inzulina iz gušterače.
Glitazoni - nuspojave
Kliničko iskustvo govori nam da glitazoni imaju dobre učinke i kada se koriste sami malo je vjerojatno da će izazvati hipoglikemiju. Ipak, slabljenje kontrole šećera u krvi povlači za sobom povećanje težine. U rijetkim slučajevima zapažene su blaga anemija ili povećanja razine određenih enzima u krvi, što upućuje na oštećenje jetre. Pod tim uvjetima liječenje glitazoni treba prekinuti.
Inhibitori alfa-glukozidaze - kako djeluju
Inhibitori alfa-glukozidaze, kao što je akarboza, smanjuju razinu šećera u krvi inhibicijom (zaustavljanjem) enzima alfa-glukozidaze u probavnom sustavu. To odgađa apsorpciju šećera. Inhibitori alfe-glukozidaze mogu smanjiti porast šećera u krvi do kojega dolazi nakon obroka.
Inhibitori alfa-glukozidaze - nuspojave
Kao i za sve lijekove, ljudi s oslabljenom funkcijom jetre ili bubrega ili dojilje trebaju tražiti savjet liječnika prije nego što počnu koristiti inhibitore alfa-glukozidaze. Ulkusna bolest želuca i Crohnova bolest ozbiljne su bolesti koje mora nadzirati specijalist. S obzirom da je poremećena funkcija probavnog trakta, inhibitori alfa-glukozidaze ne smiju se primjenjivati.
Regulatori glikemije uz obroke - kako djeluju
Regulatori glikemije uz obroke su još jedna skupina lijekova koja se od nedavno primjenjuje u liječenju dijabetesa tipa 2. Prvi od njih je repaglinid. Lijekovi kao što je repaglinid djeluju stimuliranjem gušterače na lučenje više inzulina, ali samo u vrijeme i neposredno iza obroka. Treba naglasiti da je povišena razina glukoze u krvi iza obroka neovisan faktor rizika za bolesti srca i krvnih žila i da se kontrola GUK-a iza obroka smatra važnijom od kontrole GUK-a natašte.
Djelovanje repaglinida brže je i traje kraće nego u slučaju SU. To znači da se lijek može i treba uzimati samo uz obrok, što omogućuje više fleksibilnosti u svakodnevnom životu (ukoliko nema obroka lijek se ne uzima :"Jedan obrok jedna doza, nema obroka nema doze"). Povećat će izlučivanje inzulina samo kada je to potrebno, kako bi se razina šećera u krvi nakon obroka što prije vratila na normalu. S obzirom da se repaglinid uzima neposredno prije glavnog obroka i ima kraće djelovanje nego SU, poticaj lučenja inzulina dok je razina glukoze u krvi niska manje je vjerojatan i zato je rizik od hipoglikemije smanjen. Kako užine i obroci nisu nužni da bi smanjili rizik od hipoglikemije, lakše je nadzirati tjelesnu težinu tj.uz repaglinid nema dobivanja na tjelesnoj težini.
Regulatori glikemije uz obroke - nuspojave
Repaglinid se uzima neposredno prije svakog glavnog obroka. Repaglinid može izazvati hipoglikemiju ukoliko se uzme tableta, a zaboravi pojesti obrok.
Inzulini i inzulinske brizgalice
Različite vrste inzulinskih pripravaka razlikuju se po brzini kojom se ubrizgani inzulin apsorbira iz potkožnog tkiva u krv (početak djelovanja) i vremena koje je potrebno da se apsorbira sav ubrizgani inzulin (duljina djelovanja). Važno je napomenuti da su duljina djelovanja i vrijeme potrebno za apsorpciju opisani u ovome dijelu samo približni. Apsorpcija inzulina uvijek ovisi o individualnim čimbenicima.
Ultrakratkodjelujući i kratkodjelujući inzulin
Ultrakratkodjelujući inzulin
Ovaj je inzulin poznat i pod nazivom "ultrakratkodjelujući inzulinski analog". To je bistra otopina koja sadrži preinačeni oblik humanog inzulina. Takav se inzulin odlikuje bržom apsorpcijom inzulina s mjesta ubrizgavanja, a time i bržim početkom te kraćom duljinom djelovanja od tradicionalnog kratkodjelujućeg inzulina. Primjerice inzulin aspart počinje djelovati za 10-20 minuta, najveći učinak postiže između 1 i 3 sata nakon ubrizgavanja, a nakon 3-5 sati apsorbirana je cijela doza. Zbog takvih obilježja, ultrakratkodjelujući inzulin može se ubrizgavati neposredno prije obroka te se smatra da bolje oponaša prirodno izlučivanje inzulina nakon obroka.
Kratkodjelujući inzulin
Ovaj je inzulin bistra otopina, a poput ultrakratkodjelujućeg inzulina također je namijenjen uzimanju kod obroka. Nakon ubrizgavanja, potrebno je pričekati 30 minuta te obavezno pojesti obrok ili užinu koji sadrže ugljikohidrate. Najveći učinak postiže se između 1 i 3 sata nakon ubrizgavanja, a nakon 8 sati apsorbirana je čitava doza.
Srednjedugodjelujući i dugodjelujući inzulin
Srednjedugodjelujući inzulin
Inzulinska formulacija koja sadrži supstance koje odgađaju, ili usporavaju, apsorpciju inzulina. Kombinacija inzulina i usporavajuće supstance obično rezultira stvaranjem kristala koji tekućini daju zamućen izgled. Kristali inzulina moraju se ravnomjerno homogenizirati (izmiješati) prije svakog ubrizgavanja. Srednjedugodjelujućem inzulinu treba otprilike 1,5 sat prije no što počne imati učinka. Najveći učinak postiže se između 4 i 12 sati nakon ubrizgavanja, a nakon otprilike 24 sata, apsorbirana je čitava doza.
Dugodjelujući inzulin
Dugodjelujući inzulin ima najsporiji početak djelovanja (4 sata nakon ubrizgavanja) Najveći učinak postiže se između 8 i 24 sata nakon ubrizgavanja, a nakon 28 sati apsorbirana je čitava doza.
Dugodjelujući inzulinski analog vrlo slično ima početak djelovanja 4-5 sati nakon ubrizgavanja, a trajanje djelovanja se kreće u rasponu od 10,8 do preko 24 sata.
Predmiješani inzulini
Inzulin koji se sastoji od kombinacije kratkodjelujućeg i srednjedugodjelujućeg inzulina u standardnim omjerima. Ovim se proizvodima otklanjaju poteškoće s kojima se neki korisnici susreću pri miješanju inzulina. Na tržištu se nude u nekoliko različitih predmiješanih kombinacija koje sadrže 10-50% kratkodjelujućeg i 50-90% srednjedugodjelujućeg inzulina. Predmiješani inzulini počinju djelovati 30 minuta nakon ubrizgavanja. Najveći učinak postižu između 2 i 8 sati nakon ubrizgavanja, a nakon 24 sata apsorbirana je cijela doza.
U novije vrijeme u Hrvatskoj je dostupan i predmiješani inzulinski analog koji sadrži 30% ultrakratkodjelujuće komponente i 70% srednjedugodjelujuće komponente. Prednost ove mješavine u odnosu na standardni 30/70 predmiješani inzulin je u tome što se daje neposredno prije obroka i bolje regulira šećer u krvi uz obrok koji je odgovoran za komplikacije dijabetesa na srcu i krvnim žilama.
Inzulinske brizgalice
Kvaliteta liječenja vašeg dijabetesa ovisi o izboru vrste inzulina i brizgalice za injiciranje inzulina. Tijekom godina razvijene su nove inzulinske brizgalice kako bi se povećala praktičnost i dobila točna doza inzulina. Bez obzira gdje se nalazite svoju dozu inzulina trebali biste uzeti u potrebnom trenutku. Nove inzulinske brizgalice su pogodnije za uporabu od štrcaljki.
Usavršene inzulinske naprave učinile su primjenu inzulina mnogo jednostavnijom no što je to bilo u prošlosti. Inzulinske brizgalice se mogu podijeliti u dvije osnovne grupe: one za jednokratnu upotrebu i trajne naprave.
Inzulinska brizgalica za jednokratnu uporabu
Inzulinska brizgalica za jednokratnu uporabu predstavlja napravu za ubrizgavanje koja kombinira inzulin i štrcaljku u jednom proizvodu. Inzulinska brizgalica za jednokratnu uporabu sadrži inzulin za nekoliko dana. Nakon što se inzulin potroši brizgalica se baca. Jednostavnije je pripremiti injekciju i dobiti točnu dozu inzulina pomoću inzulinske brizgalice za jednokratnu uporabu nego pomoću obične štrcaljke. Prije svakog ubrizgavanja stavlja se nova igla.
Trajna inzulinska brizgalica ("pen")
Trajna inzulinska brizgalica može se koristiti za ubrizgavanje inzulina nekoliko godina. Izgleda poput naliv-pera, pa je i poznata pod nazivom "pen". Vrlo je precizna i jednostavna za uporabu. U njoj se nalazi uložak s inzulinom za nekoliko ubrizgavanja. Kada se isprazni, uložak se zamjenjuje novim. Na tržištu se nude ulošci za gotovo sve uobičajene vrste inzulina.
Štrcaljke i inzulinske bočice
Štrcaljke se proizvode s trajno pričvršćenom iglom. Štrcaljke su za jednokratnu uporabu i bacaju se nakon uporabe. Pomoću štrcaljke povlačite inzulin iz bočice prije davanja injekcije. Važno je koristiti samo štrcaljke koje odgovaraju jačini vašeg inzulina. Ponekad je pomoću štrcaljke teško dobiti točnu dozu inzulina. To se posebice događa ako je vaša doza mala ili uzimate više od jedne vrste inzulina.
Ako vam je korištenje štrcaljki i bočica s inzulinom komplicirano, raspitajte se kod svog liječnika o inzulinskim brizgalicama. One su praktičnije i jednostavnije za uporabu.
Inzulinska pumpa
Inzulinska pumpa kontinuirano isporučuje kratkodjelujući inzulin 24 sata na dan. Velika je poput paketa igraćih karata. Nosi se zataknuta za pojas ili u džepu. Tanka plastična cijev sprovodi inzulin iz pumpe u savitljivu iglu koja se uvodi u masno tkivo pod kožom na trbuhu. Vi podešavate pumpu za isporuku dodatnog inzulina prije svakog obroka. Pumpa može automatski promijeniti ritam davanja inzulina kako bi se noću izbjegla hipoglikemija. Svrha korištenja inzulinske pumpe jest što je moguće vjernije oponašanje obrazaca lučenja inzulina kod zdravih ljudi. Ako se pumpa otkvači bez znanja korisnika ili uslijed kvara, može doći do ketoacidoze. Važno je da korisnici pumpe često provjeravaju šećer u krvi kako bi podesili doze inzulina koje dobivaju.
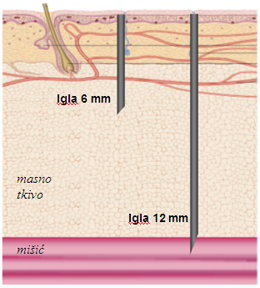
Igle za inzulinske brizgalice
Na tržištu se nudi nekoliko vrsti igala. Možete izabrati igle od 6, 8 ili 12 mm. Nova se igla stavlja prije svakog ubrizgavanja i baca se nakon uporabe.
Unutar određenog područja treba redovito mijenjati mjesto injekcije. Kako bi se umanjile lokalne reakcije na koži injekcija na isto mjesto smije se ponoviti najčešće jednom mjesečno. Ispravno je injekciju dati u kožni nabor. Nakon injekcije iglu valja zadržati pod kožom nekoliko sekundi.
Važno je da koristite samo one igle koje su kompatibilne sa vašom napravom za ubrizgavanje inzulina te je obavezno odložite na sigurno mjesto nakon uporabe.
Zadnja izmjena: 03.05.2024.